

Linfedema
O Linfedema é resultado do acúmulo de fluído contendo proteínas no tecido. O fluído linfático (linfa, lat. lympha = água clara) não pode ser removido, pois o sistema linfático não está funcionando corretamente e, portanto, se acumula. O linfedema pode ocorrer em diversos membros, mas afeta na maior parte dos casos as pernas.
Sistema linfático
O sistema linfático percorre todo o corpo, e, em geral, em paralelo com os vasos sanguíneos. Não é um circuito fechado, mas um sistema semiaberto.
É o principal componente do sistema imunológico humano, atua como mecanismo de regulação e transporte dos fluídos corporais e proteínas, de defesa imunológica no combate de infecções e absorção de gorduras no intestino. Essa é a única forma que o nosso corpo tem para eliminar a “sobrecarga linfática”. Logo, o comprometimento do sistema linfático leva ao acúmulo de linfa, e portanto, a um inchaço visível e palpável, ou seja, a um edema.
O que se entende por linfedema?

Terapia do edema
Saiba mais sobre a terapia do edema e os produtos disponíveis para o tratamento.
Definição de linfedema: É um acúmulo de fluido linfático no tecido que leva ao inchaço localizado do tecido. A causa é a capacidade restrita de transporte da linfa do sistema linfático.
Os fatores mais comuns que desencadeiam um linfedema são doenças ou tratamentos prévios, como a cirurgia de câncer de mama com remoção dos linfonodos. O linfedema não ocorre imediatamente após a cirurgia. Em geral, ocorre anos depois, ou seja, demora bastante. Muito mais raro é o linfedema decorrente de uma predisposição congênita (por exemplo, número insuficiente de vasos linfáticos).
Pode ocorrer de a condição não ser de imediato diagnosticada como linfedema. O tempo que decorre sem o diagnóstico e tratamento correto pode prejudicar a condição do linfedema e tornar o tratamento mais difícil.
Embora o linfedema normalmente não cause dor, leva a um inchaço grave com uma sensação de pressão (“aperto”) nos membros afetados, o que, em geral, resulta em restrições graves de movimento e outras complicações. O linfedema afeta tanto mulheres quanto homens.
Quais são os tipos de linfedema?
Quanto as causas, distinguimos 2 tipos de linfedema:
Linfedema primário
O linfedema primário pode se manifestar logo após o nascimento ou ao longo da vida. As causas do comprometimento do sistema linfático são:
- Ausência congênita dos vasos linfáticos
- Desenvolvimento em excesso ou deficitário dos vasos linfáticos ou dos linfonodos
- Endurecimento dos linfonodos
Linfedema secundário
O linfedema secundário ocorre com muito mais frequência do que o linfedema primário. Ele sempre tem uma causa prévia que comprometeu ou danificou o sistema linfático. O linfedema secundário pode ocorrer em todas as regiões do corpo e há diversas razões para isso.
Exemplos de possíveis causas do linfedema secundário:
- Lesões que danificam vasos ou os linfonodos
- Cirurgia em que os linfonodos precisam ser removidos ou os canais linfáticos danificados (por exemplo, cirurgia de câncer de mama)
- Inflamação causada por vírus, bactérias, fungos etc.
- Insuficiência venosa crônica não tratada
- Tumores, doenças malignas, radioterapia, infecções, picadas de insetos, etc.
Forma mista de linfedema
Além do linfedema primário e secundário, o linfedema pode ocorrer por uma causa mista.
Flebolinfedema
O flebolinfedema ocorre quase exclusivamente nas pernas. É o resultado de uma insuficiência venosa crônica, ou seja, uma doença da circulação sanguínea. Por exemplo, varizes ou trombose. Devido ao aumento da pressão nas veias, mais fluido é expelido dos vasos sanguíneos para o tecido. Se esse edema transitório causado pela insuficiência venosa (fleboedema) não for tratado, levará à sobrecarga do sistema linfático a longo prazo. O tecido endurece e desenvolverá o flebolinfedema.
Linfedema associado à obesidade
A obesidade mórbida, em estágios avançados, pode resultar em um linfedema. É geralmente simétrico. O aumento do volume das células de gordura pressiona o sistema linfático e prejudica o seu funcionamento. O transporte da linfa e a capacidade de absorção do fluído linfático pelos linfonodos são prejudicados. Além disso, o excesso de tecido adiposo leva a um processo inflamatório ao redor dos vasos linfáticos, danificando-os. Como resultado, os vasos linfáticos tornam-se permeáveis e o fluido vaza para o tecido circundante.
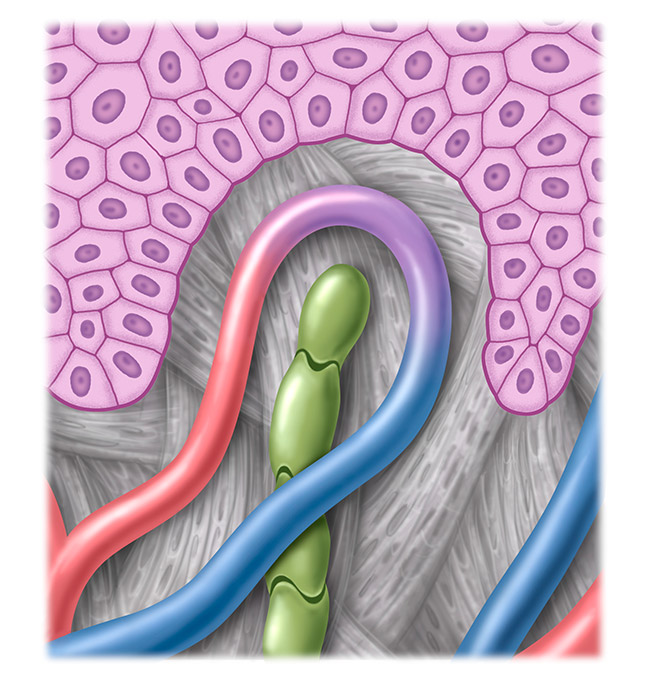
Sistema linfático saudável
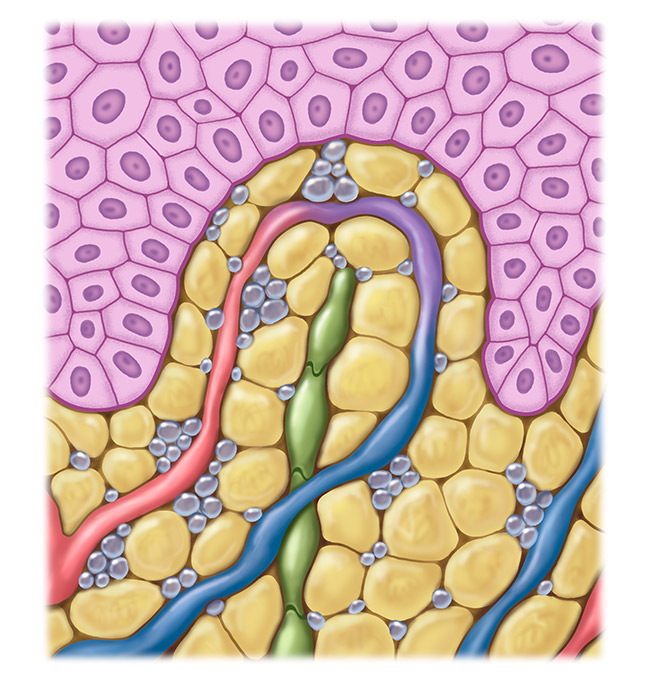
Sistema linfático prejudicado
Sintomas do linfedema
Os sintomas do linfedema se distinguem enquanto perceptíveis, internamente e os aparentes, externos. A partir dos seguintes sinais você pode identificar se tem linfedema.
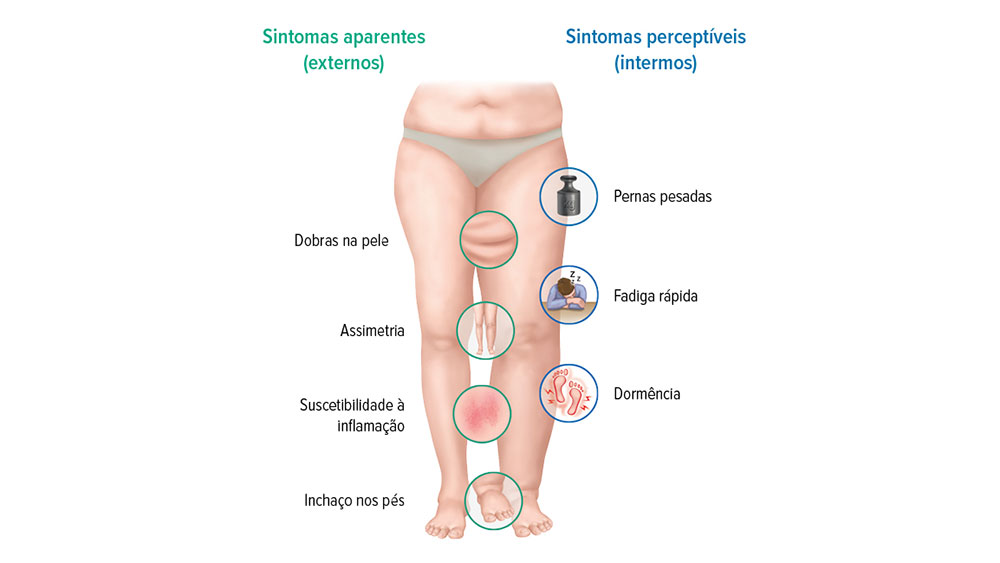
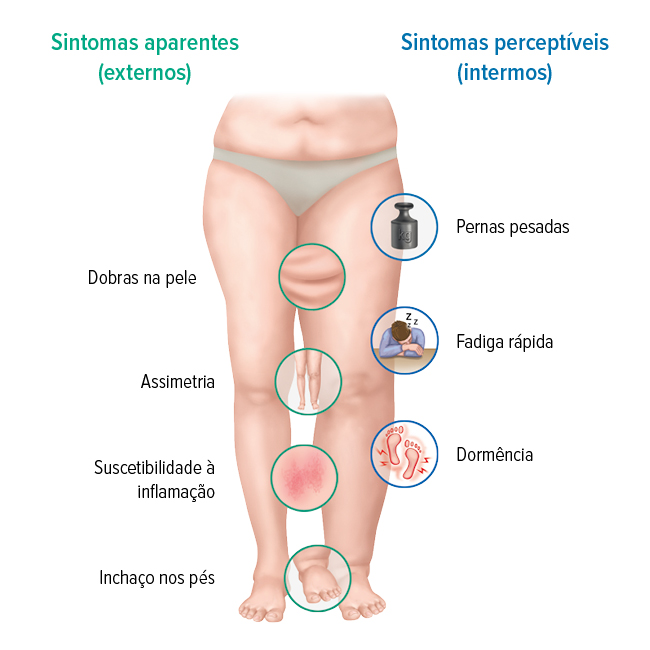
Sintomas aparentes (externos)
São sinais claramente perceptíveis nos membros afetados e podem se manifestar em diferentes graus, conforme segue:
- Sinal de Stemmer positivo
- Inchaço lateral e assimétrico de um membro (por exemplo, apenas uma perna)
- O dorso do pé ou da mão geralmente está inchado
- Descoloração da pele e outras alterações cutâneas
- Suscetibilidade à infecção e irritação da pele
- Pregas cutâneas claramente perceptíveis nos membros afetados
- Possíveis restrições de movimento
Sintomas perceptíveis (internos)
Além dos sinais visíveis, há sintomas que indicam concretamente a presença do linfedema:
- Membros cansados e pesados
- Sensação de pressão e tensão
- Formigamento ou dor latente
- Leve dormência no membro afetado
- Cansaço mais rápido no membro afetado
Se você identificar um ou mais sinais que indiquem linfedema, consulte um especialista em veias ou vasos linfáticos. O diagnóstico precoce pode impactar positivamente o tratamento.
Sinal de Stemmer e teste do polegar (sinal de Godet)
O sinal de Stemmer positivo pode indicar um linfedema de perna. Você mesmo pode fazer alguns testes para verificar os sinais em si mesmo.
- Tente levantar a pele do segundo dedo do pé com o dedo indicador e o polegar. Se você tiver sucesso e conseguir levantar bem a pele, isso é chamado de sinal de Stemmer negativo. Nesse caso, provavelmente não há linfedema.
- Se você não conseguir, ou seja, se a pele não puder ser levantada, isso é chamado de sinal de Stemmer positivo, o que indica que você provavelmente tem linfedema na perna.
- Compare as pregas cutâneas na parte superior dos dedos de ambos os pés. No pé com o sinal de Stemmer positivo, essa prega cutânea está claramente espessada.
Se o inchaço estiver em outra parte do corpo, o teste do polegar (sinal de Godet) pode ajudar. Pressione o polegar no tecido afetado por aproximadamente 10 segundos. Se a marca não desaparecer imediatamente após a remoção do polegar, isso indica linfedema.
Se o sinal de Stemmer for negativo, isso não significa automaticamente que o linfedema possa ser descartado. Se você tiver qualquer outro sintoma, consulte um especialista.
Diferenciação entre linfedema e lipedema
O lipedema caracteriza-se pela distribuição desproporcional e dolorosa de gordura que também causa o aumento da circunferência do membro afetado. Às vezes, o lipedema e o linfedema são confundidos, mas são diferentes em muitos aspectos. Para que você possa diferenciar os quadros clínicos, comparamos os critérios de distinção mais importantes. Isso facilitará a compreensão de eventual diagnóstico.
| Linfedema | Lipedema | |
| Presença de edema | Assimétrico & Simétrico | Apenas simétrico |
| Dor (pressão, toque, etc.) | Não | Sim |
| Vermelidão/infecção (Erisipela) | Frequente | Não |
| Edema presente no dorso do pé e/ou ou da mão | Sim | Não |
Importante: Este autoexame não substitui uma consulta com um especialista. É absolutamente necessário consultar um especialista para ter um diagnóstico correto.
Quais são os estágios do linfedema?
O linfedema pode ser dividido em quatro estágios, dependendo da gravidade. O estágio também determina a forma de tratamento, que deve ter início imediatamente após o diagnóstico para evitar complicações ou agravamento.
Estágio 0 - estágio de latência
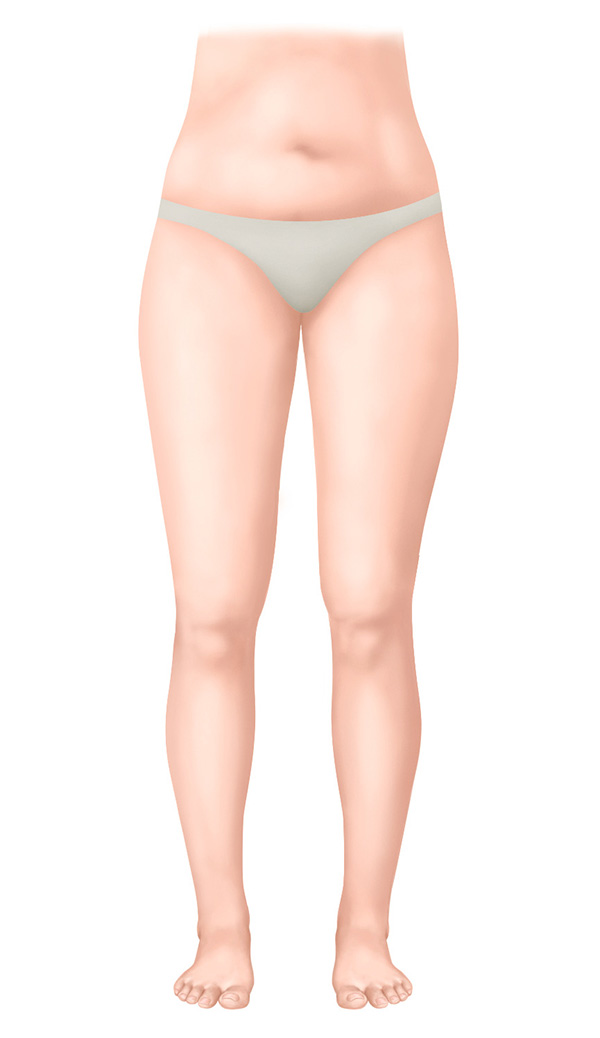
Estágio 0 - estágio de latência
- Dano diagnosticado ao sistema linfático
- Nenhum edema visível (ainda)
Estágio I - Espontaneamente reversível
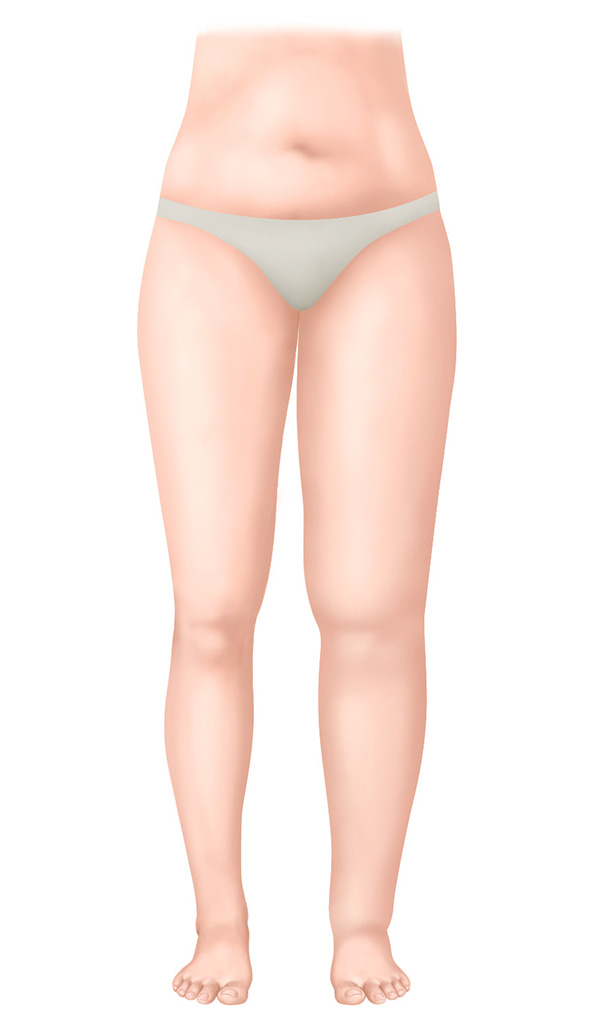
Estágio I - Estágio espontaneamente reversível
- Edema leve
- O edema diminui com a elevação do membro
- Ao pressionar o membro com dedo, fica uma marca visível
Estágio II - Não espontaneamente reversível
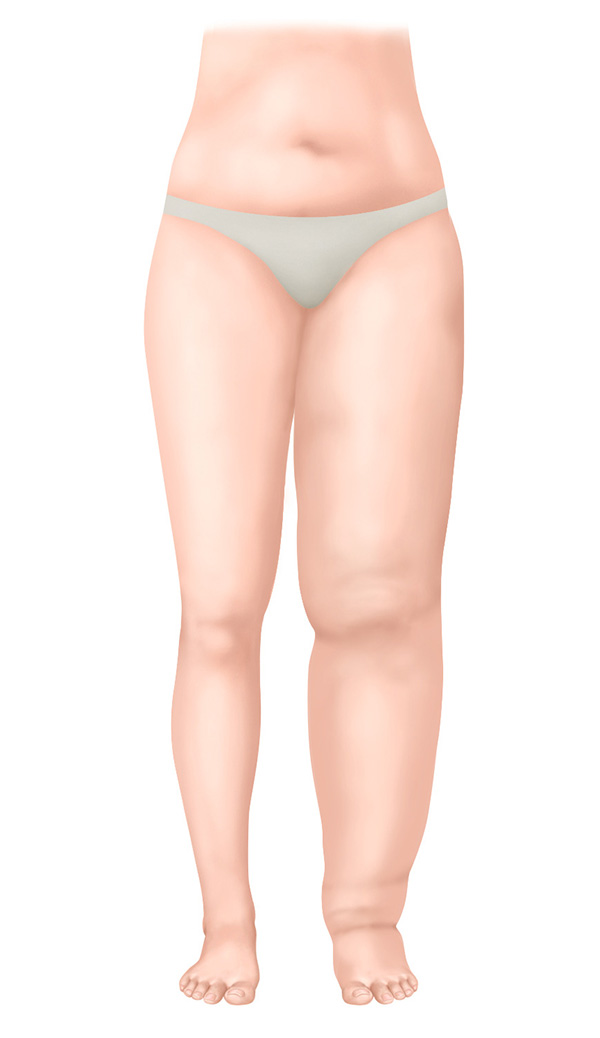
Estágio II - Estágio não reversível espontaneamente
- Tecido conjuntivo endurecido
- O edema não regride mais com a elevação do membro
- Pressionar com o dedo é praticamente impossível
Estágio III - Irreversível
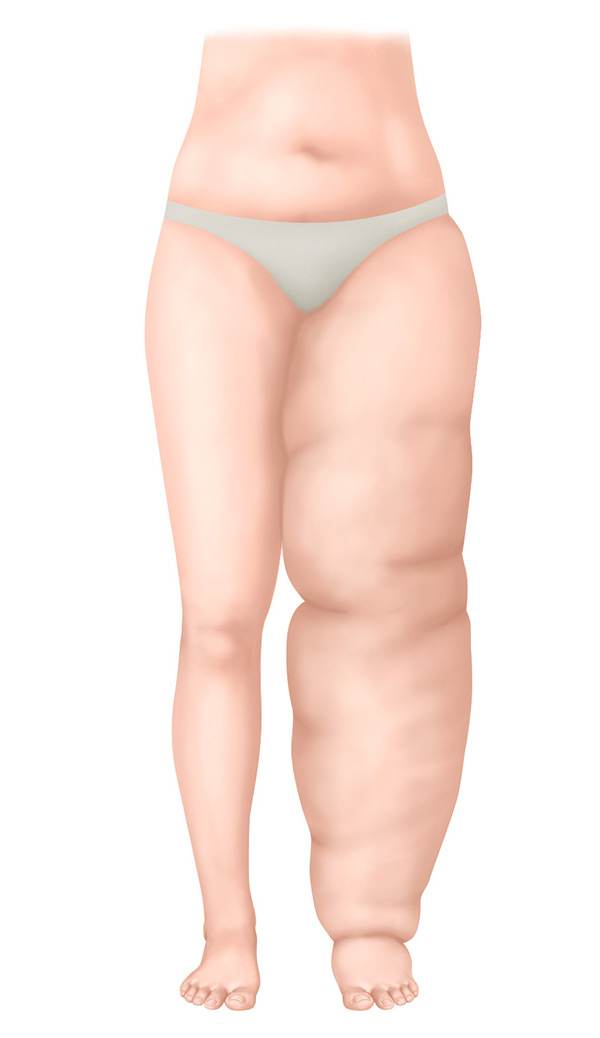
Estágio III - Estágio irreversível
- O volume do membro afetado está extremamente aumentado
- Pele endurecida com alterações cutâneas
- Restrição severa da mobilidade
Estágio 0 - estágio de latência

- Dano diagnosticado ao sistema linfático
- Nenhum edema visível (ainda)
Estágio I - Espontaneamente reversível

- Edema leve
- O edema diminui com a elevação do membro
- Ao pressionar o membro com dedo, fica uma marca visível
Estágio II - Não espontaneamente reversível

- Tecido conjuntivo endurecido
- O edema não regride mais com a elevação do membro
- Pressionar com o dedo é praticamente impossível
Estágio III - Irreversível

- O volume do membro afetado está extremamente aumentado
- Pele endurecida com alterações cutâneas
- Restrição severa da mobilidade
Protocolo de tratamento para linfedema
A única opção de tratamento que comprovadamente ajuda a melhorar o linfedema ou evita que piore é a Terapia Física Complexa (TFC). Na primeira fase do tratamento o objetivo é descongestionar e estabilizar ao máximo o edema. Essa fase é composta por enfaixamento compressivo e/ou uso contínuo dos dispositivos de compressão autoajustáveis, associada a exercícios físicos. A drenagem linfática manual contribui para a adesão ao tratamento. A segunda fase é a de manutenção do descongestionamento do edema alcançado na primeira fase. Requer o uso contínuo de malhas compressivas, de preferência produzidas sob medida (Juzo Expert). O cuidado com a pele, exercícios físicos e a iniciativa do paciente em gerir o tratamento são fundamentais para o sucesso da terapia. Somente um tratamento consistente e contínuo é capaz de reduzir o volume do linfedema e garantir êxito a longo prazo.
Métodos cirúrgicos
- Remoção parcial ou completa do tecido aumentado para reduzir a produção de linfa (métodos de ressecção).
- Drenagem do fluido linfático do sistema de vasos linfáticos por meios extra-anatômicos, por exemplo, por meio da conexão entre o vaso linfático e a veia (procedimento de drenagem)
- Conectar as partes bloqueadas ou interrompidas do sistema linfático, por exemplo, por meio do transplante de vasos linfáticos e linfonodos (procedimentos reconstrutivos)
Para essas medidas e procedimentos, as condições e circunstâncias específicas do caso devem ser consideradas e avaliadas, junto aos riscos e benefícios envolvidos.
Que complicações podem ocorrer?
Se o linfedema não for tratado, se for tratado inadequadamente ou se for tratado incorretamente, alterações na pele, endurecimento do tecido e outras complicações podem se manifestar ao longo dos anos, levando a outros problemas.
A pele do membro afetado pelo linfedema resseca e descama. Como a proteína não é suficientemente removida pelo sistema linfático comprometido, ela se acumula no tecido. Isso pode levar à inflamação. É formado um novo tecido conjuntivo e, como resultado, o edema se torna ainda maior e endurece (fibrose).
Como o sistema imunológico dos pacientes com linfedema é fragilizado no membro afetado, o organismo fica mais suscetível a infecções de pele, como erisipela ou fungos de pele (micose). Essas infecções devem ser tratadas com medicação o mais cedo possível.
Informações sobre quadros clínicos

Lipedema
O lipedema é um acúmulo doloroso de células de gordura em áreas específicas do corpo como pernas, nádegas, quadris ou braços.

Doenças venosas
Quer aprender sobre doenças venosas? Aqui você encontra informações importantes.
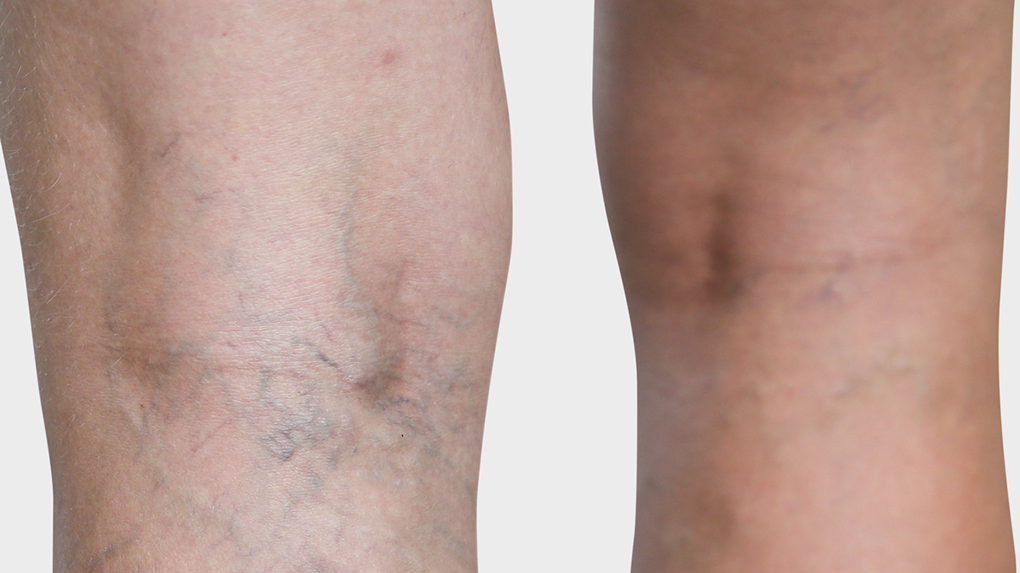
Telangiectasia (vasinhos ou aranhas vasculares)
O que você precisa saber sobre vasinhos: Surgimento, fatores de risco, prevenção e remoção.

Varizes
O que você precisa saber sobre varizes - das causas e prevenção às opções de tratamento.
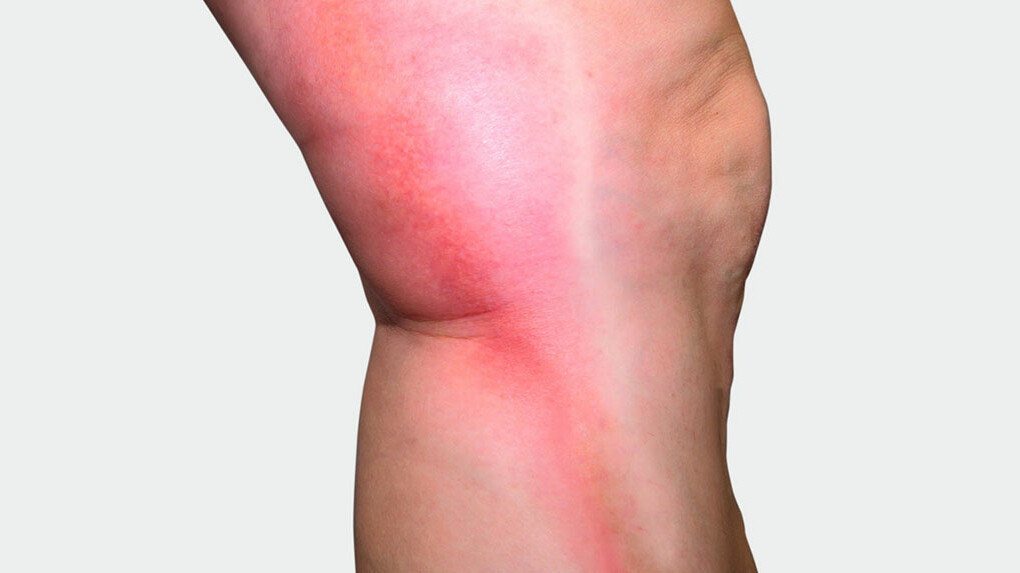
Trombose
O que você precisa saber sobre trombose - das causas e prevenção às opções de tratamento.

Feridas abertas
Encontre informações sobre úlceras venosas (ulcus cruris venosum) – desde as causas até o tratamento das feridas nas pernas.