

Lymfoedeem
Een lymfoedeem ontstaat door een ophoping van eiwithoudend vocht in het weefsel. Het lymfevocht (lymfe, latijn: lympha = helder water) kan door een beschadigd lymfesysteem onvoldoende worden afgevoerd en hoopt zich dus op. Een lymfoedeem kan zich in principe in alle lichaamsdelen voordoen, maar manifesteert zich meestal in de benen.
Lymfesysteem
Het stelsel van lymfevaten strekt zich door het hele lichaam uit en loopt meestal parallel met de bloedvaten. Het is geen afgesloten bloedsomloop, maar een halfopen systeem.
Als belangrijkste onderdeel van het menselijk immuunsysteem functioneert het als transport- en afvalsysteem voor stoffen zoals eiwitten, voedingsvetten, ziektekiemen of celafval. Deze "lymfelast" kan anders niet worden afgebouwd door het lichaam. Een stoornis van het lymfesysteem heeft een ophoping van vocht en daardoor een zichtbare en voelbare zwelling tot gevolg: een oedeem.
Wat verstaan we onder een lymfoedeem?
Definitie lymfoedeem: Het is een ophoping van lymfevocht in het weefsel met een plaatselijke zwelling van het weefsel tot gevolg. Dit wordt veroorzaakt door een beperkte transportcapaciteit van het lymfesysteem.
De oorzaak van een lymfoedeem is meestal een eerdere ziekte of behandeling, zoals borstkankeroperaties waarbij ook de lymfeklieren zijn verwijderd. Een lymfoedeem ontstaat niet direct na een ingreep. Vaak gebeurt dit pas jaren later. Een aangeboren aanleg (bijv. te weinig lymfevaten) komt aanzienlijk minder voor.
Zo kan het gebeuren dat de ziekte niet meteen als lymfoedeem wordt herkend. In de tijd die verstrijkt zonder passende therapie kan de toestand van het lymfoedeem negatief veranderen, zodat een latere therapie moeilijker wordt.
Meestal treedt er bij een lymfoedeem weliswaar geen pijn op, maar ontstaan er wel sterke zwellingen met spanningsgevoel in de getroffen gebieden. Vaak leidt dit tot ernstige bewegingsbeperkingen en verdere complicaties. Zowel vrouwen als mannen kunnen een lymfoedeem ontwikkelen.
Welke vormen van lymfoedeem zijn er?
Vanwege de verschillende ontstaansoorzaken kunnen we onderscheid maken tussen twee vormen van lymfoedeem:
Primair lymfoedeem
Een primair lymfoedeem kan zich al direct na de geboorte of in de loop van het leven voordoen. Oorzaken voor het ontstaan van een verstoord lymfesysteem zijn o.a.:
- aangeboren ontbrekende lymfevaten
- over- of onderontwikkeling van lymfevaten of lymfeklieren
- verhardingen van lymfeklieren
Secundair lymfoedeem
Het secundaire lymfoedeem komt aanzienlijk vaker voor dan het primaire lymfoedeem. Het heeft altijd een voorafgaande oorzaak waardoor het lymfesysteem beïnvloed of beschadigd is geraakt. Secundaire lymfoedemen kunnen zich in alle lichaamsdelen voordoen en er zijn vele oorzaken.
Voorbeelden van oorzaken van secundair lymfoedeem:
- verwondingen waardoor lymfebanen of -klieren beschadigd raken
- operaties waarbij lymfeklieren zijn verwijderd of lymfebanen zijn doorgesneden (bijv. borstkankeroperaties)
- ontstekingen door virussen, bacteriën, schimmels, etc.
- onbehandelde, chronisch veneuze insufficiëntie
- tumoren, kwaadaardige aandoeningen, bestralingen, infecties, insectensteken etc.
Combinatievormen van lipoedeem
Naast primaire en secundaire vormen van het lymfoedeem kunnen de volgende mengvormen van oedeem ontstaan:
Flebo-lymfoedeem
Het flebo-lymfoedeem (of fleboedeem) komt vrijwel uitsluitend voor op de benen. Het is het gevolg van een flebologische aandoening, dus een aandoening van de bloedsomloop. Bijvoorbeeld spataderen of een trombose. Vanwege de verhoogde druk in de aderen wordt meer vocht uit de bloedvaten in het weefsel geduwd. Als een tijdelijk oedeem dat door een vaatziekte is ontstaan (fleboedeem) onbehandeld blijft, dan leidt dit op den duur tot overbelasting van het lymfesysteem. Het weefsel verhardt en er ontstaat een flebo-lymfoedeem.
Lymfoedeem gerelateerd aan adipositas
In vergevorderde stadia van ziekelijk overgewicht (adipositas) kan een lymfoedeem gerelateerd aan adipositas ontstaan. Dit oedeem is meestal symmetrisch gevormd. De vergrote en vermeerderde vetcellen drukken op het lymfesysteem en beïnvloeden de functionaliteit daarvan. Het lymfetransport en de opname van lymfevocht in de lymfeklieren wordt verhinderd. Bovendien leidt de toename van vetweefsel tot een ontstekingsproces om de lymfevaten, waardoor deze beschadigd raken. Door deze beschadiging zijn de lymfevaten niet langer gesloten en loopt er vocht in het omliggende weefsel.
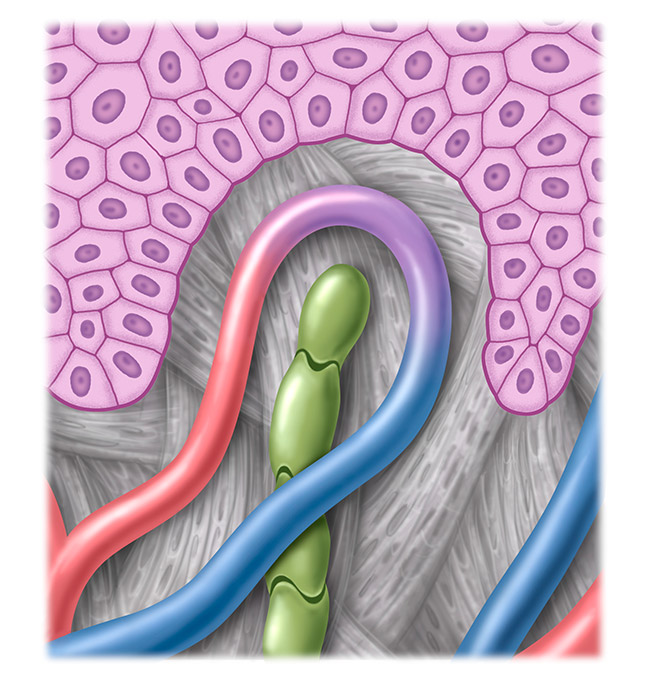
Gezond lymfesysteem
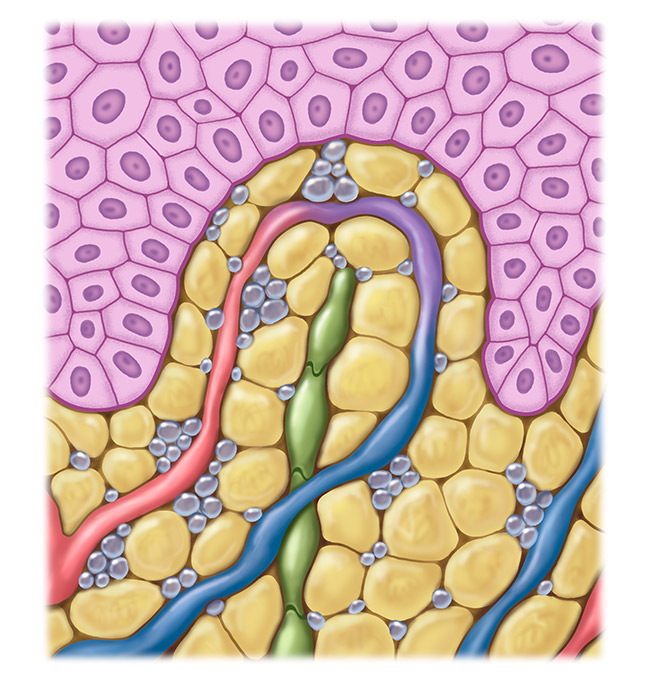
Aangetast lymfesysteem
Symptomen van lymfoedeem
We kunnen de symptomen van een lymfoedeem verdelen in innerlijk waarneembare en uiterlijk zichtbare symptomen. Aan de volgende punten kunt u herkennen of u mogelijk een lymfoedeem heeft.

Uiterlijk zichtbare symptomen
Deze tekenen zijn bij de betreffende plekken duidelijk te zien en kunnen zich in verschillende gradaties als volgt manifesteren:
- Positief teken van Stemmer
- Asymmetrische zwelling aan een arm of been, die niet aan beide zijden even groot is (bijv. slechts één been)
- Voet- of handruggen zijn vaak gezwollen
- Huidverkleuringen en andere huidveranderingen
- Gevoeligheid voor ontstekingen en huidirritaties
- Duidelijk herkenbare huidplooien aan de getroffen extremiteiten
- Mogelijke bewegingsbeperkingen
Innerlijk voelbare symptomen
Naast de zichtbare tekenen zijn er symptomen die merkbaar op een lymfoedeem kunnen duiden:
- Vermoeide, zware armen of benen
- Druk- en spanningsgevoel
- Kriebelend of stekend gevoel
- Lichte doofheid van het betreffende lichaamsdeel
- Snellere vermoeidheid van het been of de arm in kwestie
Wanneer u een of meer tekenen waarneemt die op een lymfoedeem kunnen duiden, moet u een arts raadplegen die gespecialiseerd is op het gebied van bloed- of lymfevaten. Bij een tijdige diagnose is het verloop van de ziekte positief te beïnvloeden.
Teken van Stemmer en duimtest
Een positief teken van Stemmer kan duiden op een beenlymfoedeem. Dit kunt u eenvoudig bij uzelf controleren.
- Probeer met uw wijsvinger en duim de huid op uw tweede teen omhoog te duwen. Als dit lukt en u kunt de huid goed vastpakken, dan spreken we van een negatief teken van Stemmer. In dit geval heeft u waarschijnlijk geen lymfoedeem.
- Als het niet lukt, dat wil zeggen de huid is niet omhoog te duwen, dan spreken we van een positief teken van Stemmer. Dit duidt erop dat u vermoedelijk een lymfoedeem op het been hebt.
- Vergelijk de huidplooi bij de genoemde tenen van beide voeten. Bij de voet met een positief teken van Stemmer is deze huidplooi duidelijk verdikt.
Als de zwelling zich op een ander lichaamsdeel bevindt, kan de duimtest handig zijn. Druk met uw duim ca. 10 seconden in het betreffende weefsel. Als de deuk niet meteen verdwijnt nadat u uw duim heeft verwijderd, dan duidt dit op een lymfoedeem.
Als het teken van Stemmer negatief is, dan betekent dit niet zonder meer dat een lymfoedeem kan worden uitgesloten. Als u wel andere symptomen heeft, laat deze dan beslist onderzoeken door een specialist.
Onderscheid tussen lymfoedeem en lipoedeem
Bij lipoedeem gaat het om een pijnlijke verstoring van de vetverdeling waarbij soms een toename van de omvang optreedt. Lip- en lymfoedeem worden vaak verwisseld, maar verschillen in diverse opzichten van elkaar. Om de verschillen tussen de ziektebeelden uit te leggen, hebben we de belangrijkste onderscheidende criteria in een tabel weergegeven. Zo kunt u een mogelijke diagnose eenvoudiger stellen.
| LYMFOEDEEM | LIPOEDEEM | |
| Optreden van een oedeem | asymmetrisch en symmetrisch | alleen symmetrisch |
| Pijn (druk, aanraking, etc.) | nee | ja |
| Wondroos (erysipelas) | vaak | nee |
| Zwelling op de voet- en/of handruggen | ja | nee |
Belangrijk: Deze zelfcontrole is geen vervanging voor een bezoek aan de specialist. Om een correcte diagnose te kunnen stellen, is zo'n bezoek beslist noodzakelijk.
Welke stadia van lymfoedeem zijn er?
Lymfoedemen kunnen afhankelijk van de verschijnselen in vier stadia worden onderverdeeld. Het stadium bepaalt ook de therapievorm van het lymfoedeem. De behandeling moet direct na de diagnose beginnen om uitbreiding of verergering tegen te gaan.
Stadium 0 – Latent stadium
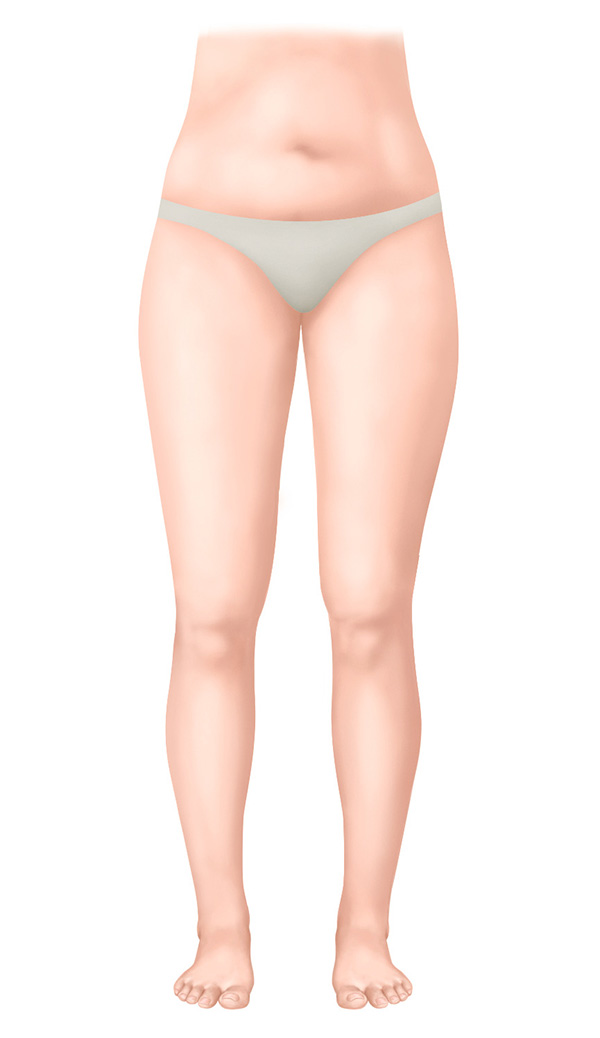
Stadium 0 – Latent stadium
- Vastgestelde beschadiging van het lymfesysteem
- (Nog) geen oedeem zichtbaar
Stadium I – Spontaan reversibel stadium
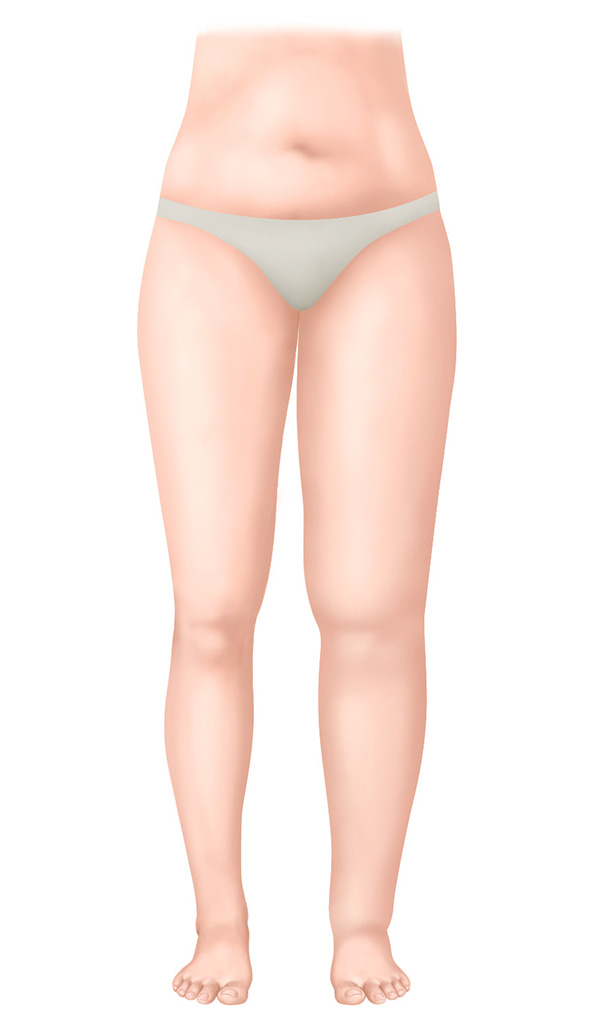
Stadium I – Spontaan reversibel stadium
- Zachte zwelling
- Oedeem neemt af door omhoog houden
- Indrukken met de vinger laat zichtbare deuk achter
Stadium II – Niet-spontaan reversibel stadium
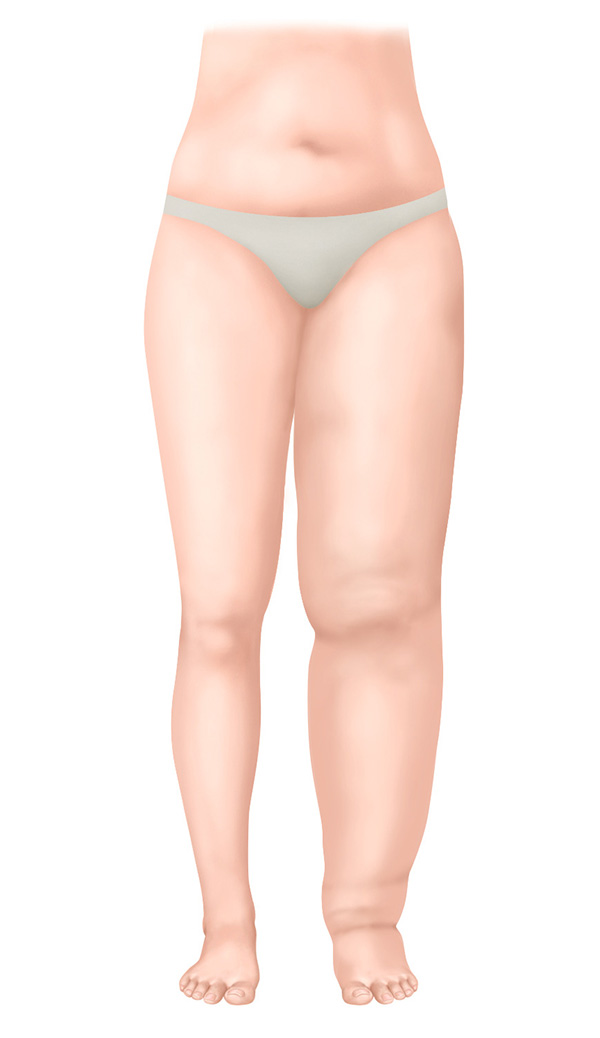
Stadium II – Niet-spontaan reversibel stadium
- Verhard bindweefsel
- Oedeem neemt niet meer af door omhoog houden
- Indrukken met de vinger is nauwelijks meer mogelijk
Stadium III – Irreversibel stadium
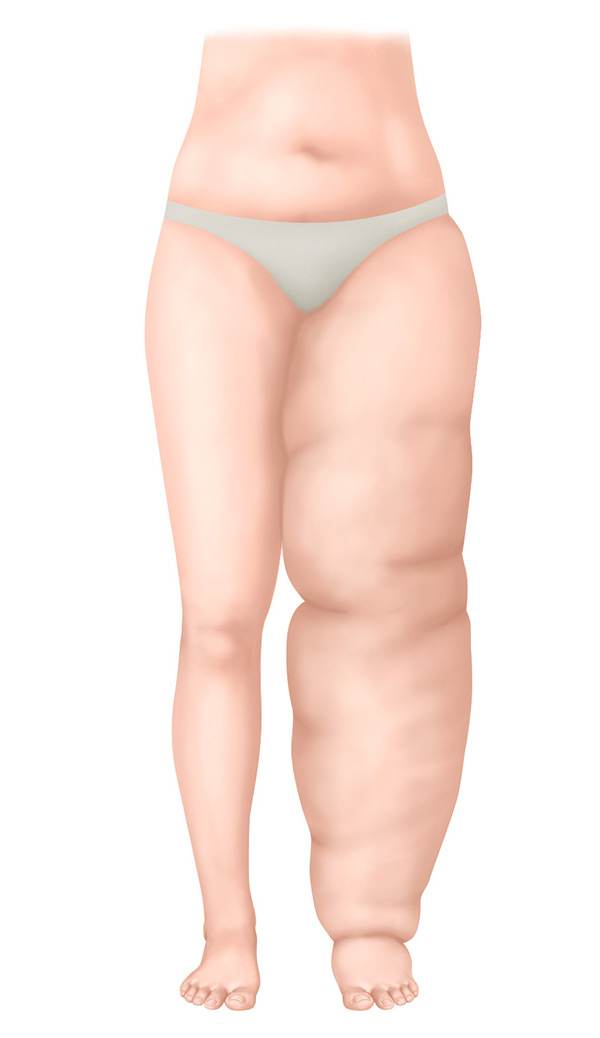
Stadium III – Irreversibel stadium
- Het volume van het betreffende lichaamsdeel is extreem toegenomen
- Verharde huid met huidveranderingen
- Sterke beperking van de beweeglijkheid
Het behandelconcept bij lymfoedemen
De enige behandelingsmogelijkheid die bij een lymfoedeem aantoonbaar verbeteringen teweegbrengt of verergering tegengaat, is de complexe fysische ontstuwingstherapie (CFO). Tijdens de eerste fase van CFO wordt het weefsel zo veel mogelijk ontstuwd. In het ideale geval gebeurt dat met behulp van dagelijkse manuele lymfedrainage (MLD) en met een op het stadium van het lymfoedeem afgestemde compressiebehandeling met verstelbare compressiehulpmiddelen (ACD) of compressieverbanden. Tijdens de tweede fase draait het om de onderhoudsfase van de ontstuwde toestand via MLD en individueel aangemeten vlakgebreide compressiekleding (Juzo Expert of Juzo Expert Strong). Huidverzorging, ontstuwingsoefeningen en de nodige eigen initiatieven van de patiënten zijn belangrijk voor de volledige therapie. Alleen door een consequente en aanhoudende therapie kan de omvang van een lymfoedeem worden verminderd en blijft het resultaat ook langdurig zo.
Operatieve methoden
- Gedeeltelijke of volledige verwijdering van toegenomen weefsel, zodat minder lymfevocht wordt geproduceerd (resectiemethoden).
- Afvoeren van lymfevocht uit de lymfevaten op extra-anatomische wijze, bijvoorbeeld via de verbinding tussen lymfvaten en aderen (afleidende procedure).
- Verbinding van geblokkeerde of onderbroken delen van het lymfestelsel, bijvoorbeeld via transplantatie van lymfebanen en -klieren (reconstructieve procedure)
Voor al deze maatregelen en procedures moet worden voldaan aan heel speciale voorwaarden en omstandigheden. Ook moeten de baten en risico's tegen elkaar worden afgewogen.
Welke complicaties kunnen er optreden?
Als een lymfoedeem niet, onvoldoende of verkeerd wordt behandeld, dan kunnen zich in de loop der jaren huidveranderingen, weefselverhardingen en andere complicaties voordoen die tot extra problemen leiden.
De huid op de lichaamsdelen met een lymfoedeem wordt droog en begint te schilferen. Omdat het beschadigde lymfesysteem het eiwit onvoldoende kan afvoeren, hoopt dit zich op in het weefsel. Hierdoor kunnen er ontstekingen ontstaan. Er wordt nieuw bindweefsel gevormd, waardoor het oedeem nog groter wordt en verhardt (fibrosen).
Omdat het immuunsysteem van lymfoedeempatiënten in het betreffende gebied is verstoord, is het organisme bevattelijker voor bacteriële huidinfecties, zoals wondroos (erysipelas) of huidschimmel (mycose). Deze infecties moeten zo snel mogelijk met geneesmiddelen worden behandeld.
