Diagnóstico de varices
Las especialidades médicas que se dedican a las varices son la medicina interna, la angiología, la flebología y la medicina general especializada.
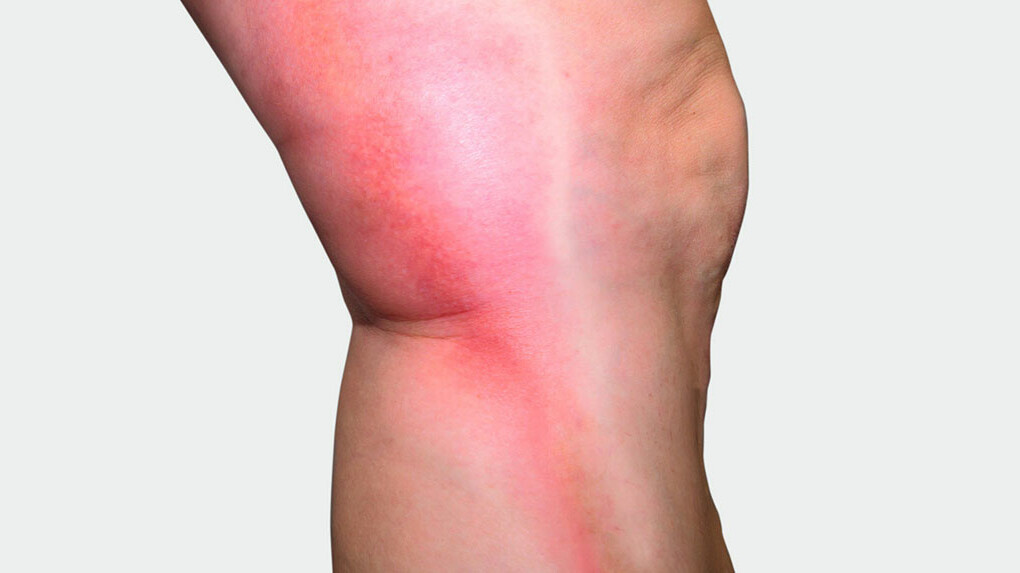
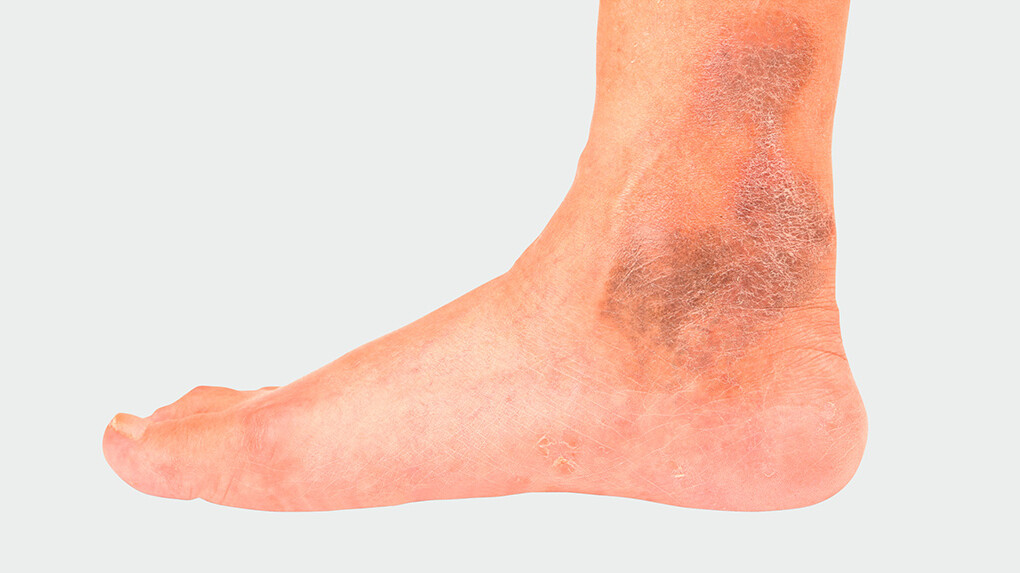
Los primeros pasos de una visita médica son la anamnesis y el esclarecimiento de los antecedentes familiares y los factores de riesgo. A continuación, se procede a la palpación y a la observación de las venas afectadas, especialmente los puntos en los que las venas superficiales desembocan en el sistema venoso profundo en las ingles, las fosas poplíteas y la parte inferior de las piernas. Para ello, el o la paciente adopta sucesivamente una postura de pie, sentada y tumbada. Una temperatura elevada de la piel y la presencia de endurecimientos, enrojecimiento de la piel o zonas dolorosas a la presión pueden indicar una flebitis superficial. Se palpa el pulso de los pies.
El método de diagnóstico más habitual de las varices es la exploración ecográfica mediante ecografía dúplex codificada en color con sonda ecográfica Doppler. Permite diagnosticar trastornos de la circulación sanguínea, detectar válvulas venosas que no cierran por completo y determinar el alcance de la lesión venosa. Una escala cromática muestra la dirección del flujo sanguíneo.
La reografía por reflexión de luz registra la función de bombeo de las venas; la pletismografía de oclusión venosa registra el volumen y el retorno venoso. Estos dos métodos siguen siendo habituales, especialmente en el control de la evolución de flebopatías graves y antes y después de intervenciones.
En el pasado se utilizaban con frecuencia las mediciones de la presión venosa. Hoy en día, por lo general, han sido sustituidas por métodos de exploración modernos y más fiables que incluyen nuevos métodos de diagnóstico por imagen. La exploración radiológica con medio de contraste (flebografía) ya no se usa apenas. La tomografía por resonancia magnética nuclear (flebografía por resonancia magnética) o la tomografía computarizada con contraste solamente se emplean en caso de cuadros clínicos poco frecuentes.
Los análisis de laboratorio de los factores individuales de coagulación pueden ser importantes si existe una flebotrombosis profunda de la pierna o incluso una embolia sin causa identificable.