Diagnostic des varices
Les disciplines médicales qui se consacrent aux varices sont la médecine interne, l’angiologie, la phlébologie et la médecine générale spécialisée.
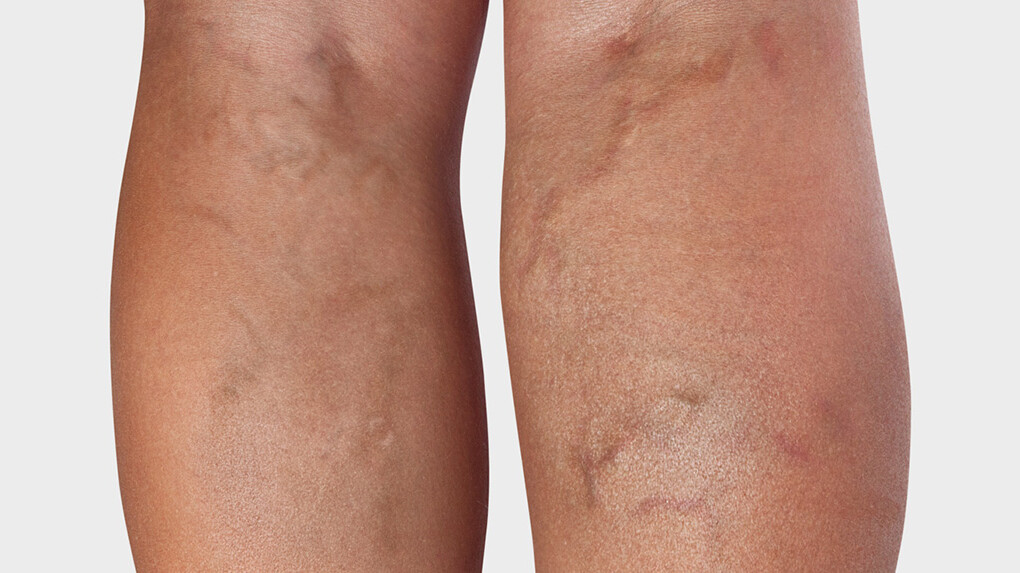
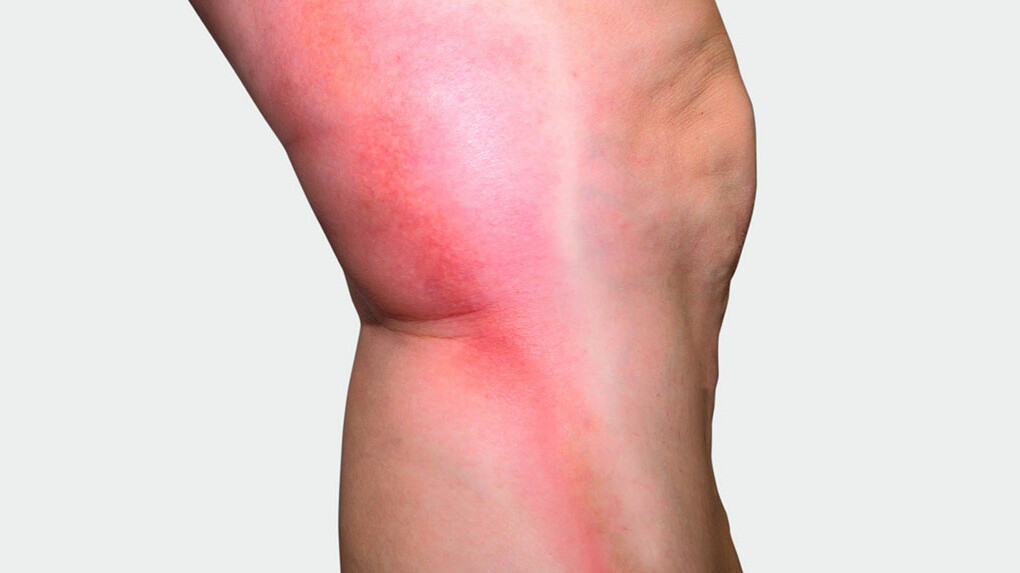
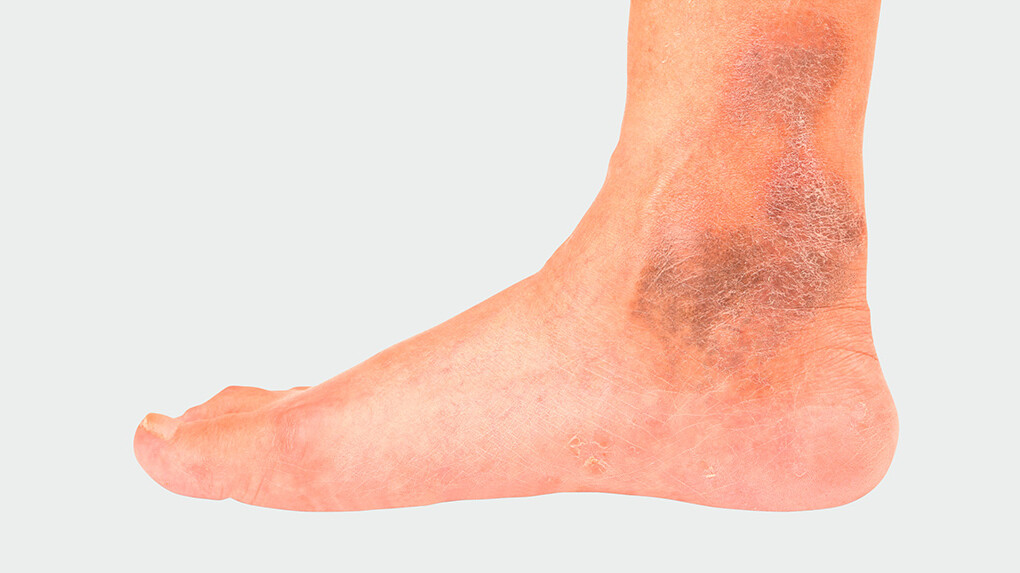
Les premières étapes d’un examen sont l’anamnèse, la recherche d’antécédents familiaux et des facteurs de risque. C’est ensuite le tour de la palpation et de l’observation des vaisseaux concernés, en particulier l’embouchure des veines superficielles dans le système veineux profond, au niveau de l’aine, du creux poplité et du bas des jambes. La personne traitée adopte successivement une position debout, assise et couchée. Une température élevée de la peau, une induration, des rougeurs cutanées ou des zones sensibles à la pression peuvent indiquer une phlébite superficielle. Le pouls pédieux est détecté.
La méthode de diagnostic la plus fréquente en cas de varices est alors l’examen par ultrasons au moyen d’une échographie duplex à codage couleur avec sonde à ultrasons Doppler. Cela permet de bien identifier les troubles de la circulation sanguine, les valvules veineuses qui ne se ferment pas complètement et l’étendue des lésions veineuses. Une échelle de couleur permet de représenter le sens de circulation du sang.
La rhéographie par réflexion lumineuse enregistre la fonction de pompage des veines, la pléthysmographie avec occlusion veineuse, leur capacité et débit. Ces deux méthodes sont encore courantes, notamment dans le cadre du suivi des maladies graves ainsi qu’avant et après des interventions.
Les mesures de la pression étaient autrefois très utilisées. De nos jours, elles ont généralement été remplacées par des méthodes d’examen modernes et plus fiables, y compris par de nouvelles techniques d’imagerie. De même, la radiologie avec produit de contraste (phlébographie) n’est presque plus utilisée. L’imagerie par résonance magnétique (phlébographie par résonance magnétique nucléaire) ou la tomographie assistée par ordinateur avec produit de contraste ne sont utilisées que pour des pathologies plus rares.
Les examens de laboratoire de certains facteurs de la coagulation du sang peuvent avoir toute leur importance en cas de thrombose veineuse profonde, voire d’embolie sans cause apparente.