

Das Lymphödem
Ein Lymphödem entsteht durch eine vermehrte Ansammlung von eiweißhaltiger Flüssigkeit im Gewebe. Die Lymphflüssigkeit (Lymphe, lat. Lympha = klares Wasser) kann durch ein geschädigtes Lymphsystem nur unzureichend abtransportiert werden und staut sich deshalb. Ein Lymphödem kann grundsätzlich in allen Körperregionen auftreten, betrifft aber beim Großteil der Erkrankten die Beine.
Lymphsystem
Das Lymphgefäßsystem durchzieht den gesamten Körper und verläuft meist parallel zu den Blutgefäßen. Es ist kein in sich geschlossener Kreislauf, sondern ein halboffenes System.
Als wichtigster Bestandteil des menschlichen Immunsystems übernimmt es die Funktion eines Transport- und Abfallsystems für Substanzen wie Eiweiß, Nahrungsfette, Krankheitserreger oder Zelltrümmer. Anders kann diese “lymphpflichtige Last” vom Körper nicht abgebaut werden. Eine Störung des Lymphsystems führt zu einer Flüssigkeitsansammlung und somit zu einer sichtbaren und tastbaren Schwellung, also einem Ödem.
Was versteht man unter einem Lymphödem?
Definition Lymphödem: Es ist eine Ansammlung von Lymphflüssigkeit im Gewebe, die zu einer örtlichen Schwellung des Gewebes führt. Ursache ist eine eingeschränkte Transportkapazität des Lymphsystems.
Die häufigsten Auslöser für Lymphödeme liegen in vorangegangenen Erkrankungen oder Behandlungen, wie z. B. Brustkrebs-Operationen mit Entfernung der Lymphknoten. Ein Lymphödem tritt nicht unmittelbar nach einem Eingriff auf. Oft geschieht dies erst Jahre später, also extrem zeitversetzt. Wesentlich seltener ist eine angeborene Veranlagung (z. B. zu wenige Lymphgefäße).
Es kann vorkommen, dass die Erkrankung nicht gleich als Lymphödem erkannt wird. In der Zeit, die dann ohne eine entsprechende Therapie verstreicht, kann sich der Zustand des Lymphödems negativ verändern und eine nachfolgende Therapie erschwert werden.
Meist treten beim Lymphödem zwar keine Schmerzen auf, es kommt aber zu starken Schwellungen mit Spannungsgefühl in den betroffenen Bereichen, die oft große Bewegungseinschränkungen und weitere Komplikationen nach sich ziehen. Lymphödeme betreffen sowohl Frauen als auch Männer.
Welche Formen von Lymphödemen gibt es?
Aufgrund unterschiedlicher Entstehungsursachen lassen sich zwei Formen des Lymphödems unterscheiden:
Primäres Lymphödem
Ein primäres Lymphödem kann bereits unmittelbar nach der Geburt oder im Laufe des Lebens auftreten. Ursachen für die Entstehung des gestörten Lymphsystems sind hierbei:
- Angeborenes Fehlen von Lymphgefäßen
- Über- oder Unterentwicklung von Lymphgefäßen oder Lymphknoten
- Verhärtungen von Lymphknoten
Sekundäres Lymphödem
Das sekundäre Lymphödem tritt wesentlich häufiger auf als das primäre Lymphödem. Es hat immer eine vorangehende Ursache, durch die das Lymphsystem beeinträchtigt oder geschädigt wurde. Sekundäre Lymphödeme können in allen Körperregionen auftreten, Gründe dafür gibt es viele.
Beispiele für Ursachen beim sekundären Lymphödem:
- Verletzungen, die Lymphbahnen oder -knoten beschädigen
- Operationen, bei denen Lymphknoten entfernt oder Lymphbahnen durchtrennt werden müssen (z. B. Brustkrebs-Operation)
- Entzündungen infolge von Viren, Bakterien, Pilzen etc.
- Unbehandelte, chronisch venöse Insuffizienz
- Tumore, bösartige Erkrankungen, Bestrahlungen, Infektionen, Insektenstiche etc.
Mischformen des Lymphödems
Zusätzlich zu primären und sekundären Formen des Lymphödems können folgende Mischformen von Ödemen entstehen:
Phlebo-Lymphödem
Das Phlebo-Lymphödem oder auch Phleb-Lymphödem tritt nahezu ausschließlich an den Beinen auf. Es ist die Folge einer phlebologischen Erkrankung, also einer Erkrankung des Blutkreislaufs. Wie zum Beispiel Krampfadern oder eine Thrombose. Aufgrund des erhöhten Drucks in den Venen wird mehr Flüssigkeit aus den Blutgefäßen ins Gewebe gedrückt. Wird ein temporäres Ödem, das aufgrund einer Venenerkrankung entstanden ist (Phlebödem), nicht behandelt, führt dies auf Dauer zur Überlastung des Lymphsystems. Das Gewebe verhärtet sich und ein Phlebo-Lymphödem entsteht.
Adipositas-assoziiertes Lymphödem
In fortgeschrittenen Stadien des krankhaften Übergewichts (Adipositas) kann ein Adipositas-assoziiertes Lymphödem entstehen. Dieses ist meist symmetrisch ausgeprägt. Die vergrößerten und vermehrten Fettzellen drücken auf das Lymphsystem und beeinträchtigen dessen Funktionalität. Der Lymphtransport und die Aufnahme von Lymphflüssigkeit in die Lymphknoten sind behindert. Außerdem führt die Zunahme von Fettgewebe zu einem Entzündungsprozess um die Lymphgefäße, der diese schädigt. Aufgrund dieser Schädigung werden die Lymphgefäße undicht und Flüssigkeit tritt ins umgebende Gewebe aus.
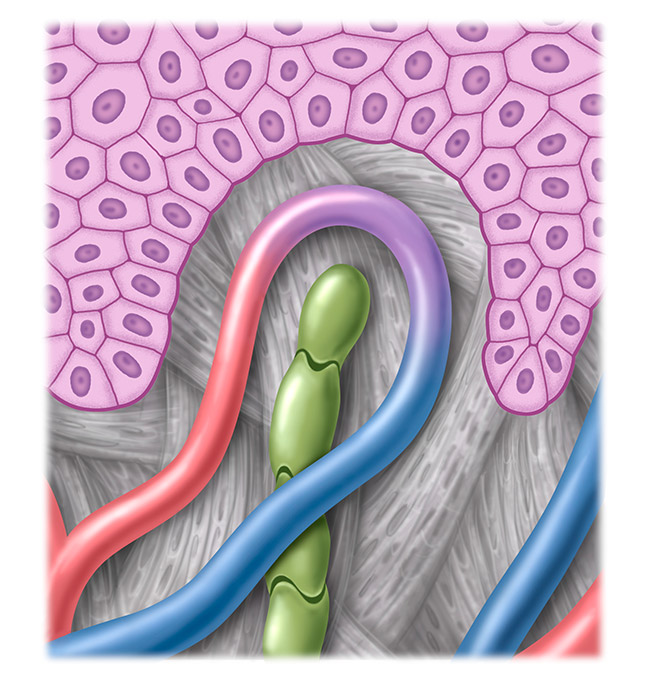
Gesundes Lymphsystem
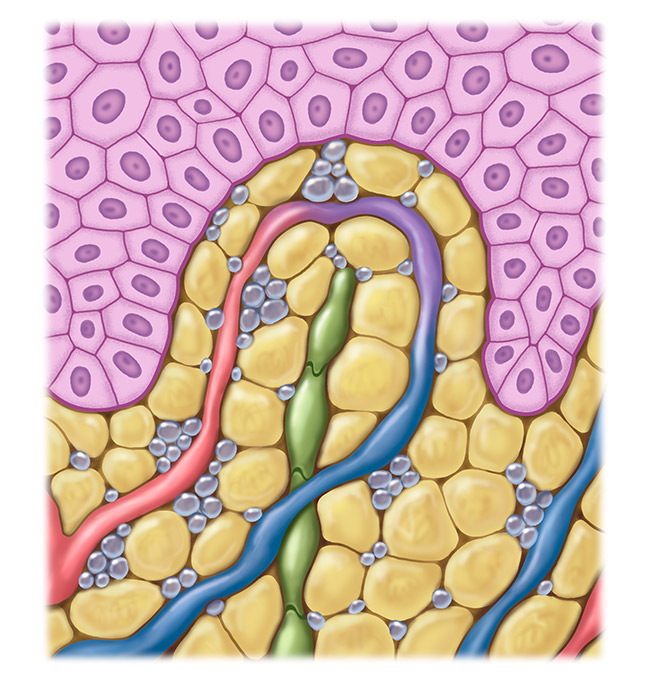
Beeinträchtigtes Lymphsystem
Lymphödem Symptome
Symptome eines Lymphödems lassen sich nach innerlich wahrnehmbaren und äußerlich sichtbaren Symptomen unterscheiden. An den folgenden Punkten können Sie erkennen, ob Sie möglicherweise ein Lymphödem haben.
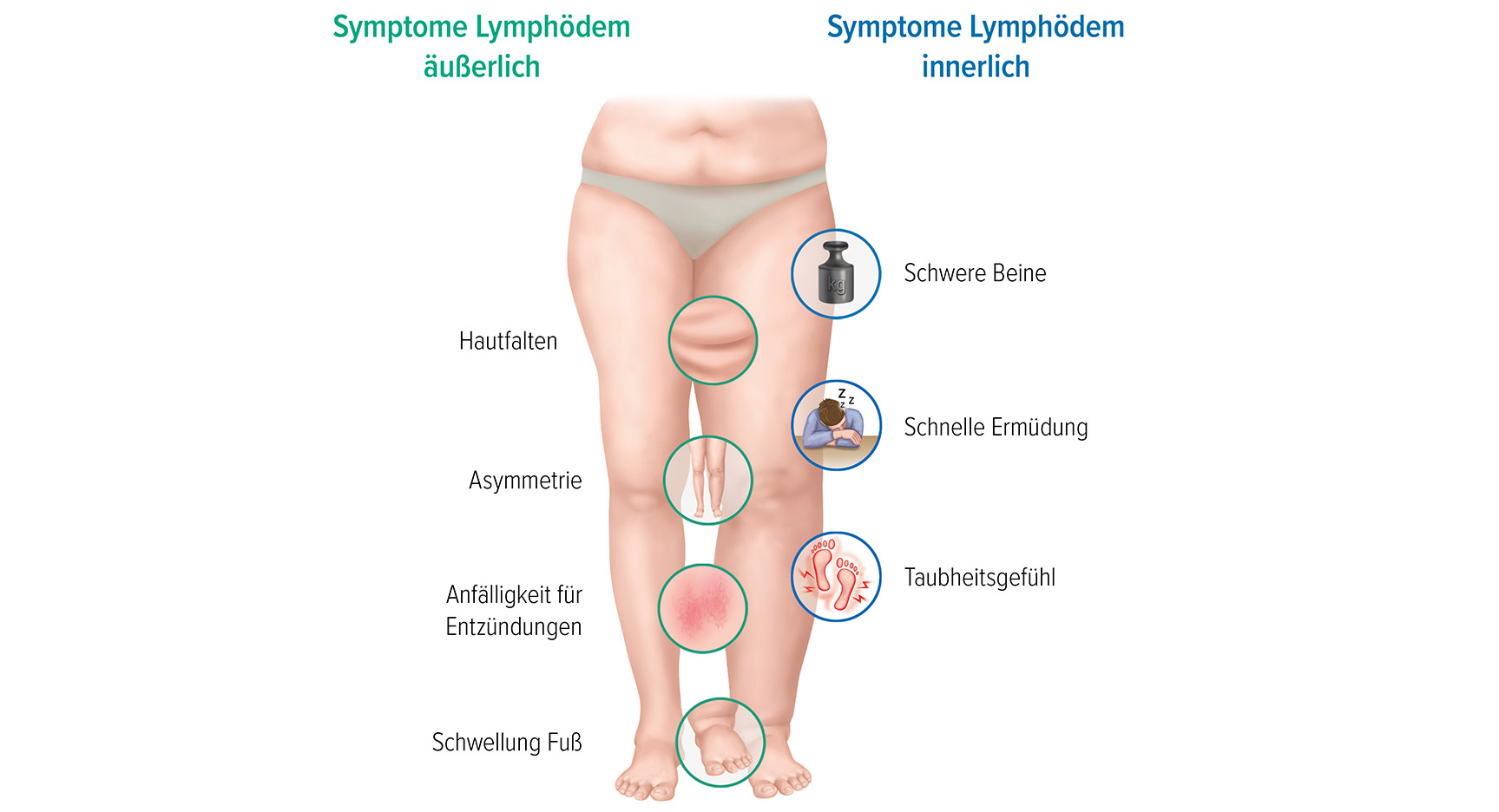
Äußerlich sichtbare Symptome
Diese Anzeichen sind deutlich an den betroffenen Stellen erkennbar und können sich in unterschiedlichem Ausmaß wie folgt zeigen:
- Positives Stemmer-Zeichen
- Seitenungleiche, asymmetrische Schwellung einer Extremität (z. B. nur ein Bein)
- Fuß- oder auch Handrücken sind meist geschwollen
- Hautverfärbungen und andere Hautveränderungen
- Anfälligkeit für Entzündungen und Hautirritationen
- Deutlich erkennbare Hautfalten an den betroffenen Extremitäten
- Mögliche Bewegungseinschränkungen
Innerlich spürbare Symptome
Zusätzlich zu den sichtbaren Anzeichen gibt es Symptome, die spürbar auf ein Lymphödem hinweisen können:
- Müde, schwere Extremitäten
- Druck- und Spannungsgefühl
- Kribbeln oder Stechen
- Leichte Taubheit des betroffenen Körperteils
- Schnellere Ermüdung des betroffenen Beines oder Armes
Wenn Sie eines oder mehrere Anzeichen entdecken, die für ein Lymphödem sprechen, sollten Sie eine Spezialistin bzw. einen Spezialisten für Venen oder Lymphgefäße aufsuchen. Durch eine frühzeitige Diagnose lässt sich der Verlauf der Erkrankung positiv beeinflussen.
Stemmer-Zeichen und der Daumentest
Ein positives Stemmer-Zeichen kann ein Hinweis auf ein Beinlymphödem sein. Dieses können Sie leicht bei sich selbst überprüfen.
- Versuchen Sie, mit Zeigefinger und Daumen die Haut an Ihrer zweiten Zehe anzuheben. Gelingt Ihnen das und Sie können die Haut gut fassen, spricht man von einem negativen Stemmer-Zeichen. In diesem Fall liegt wahrscheinlich kein Lymphödem vor.
- Gelingt es Ihnen nicht, d. h. die Haut lässt sich nicht anheben, so spricht man von einem positiven Stemmer-Zeichen, was darauf hindeutet, dass Sie vermutlich ein Lymphödem am Bein haben.
- Vergleichen Sie die Hautfalten an den genannten Zehen beider Füße. Am Fuß mit einem positiven Stemmer-Zeichen ist diese Hautfalte deutlich verdickt.
Ist die Schwellung an einer anderen Körperstelle kann der Daumentest helfen. Drücken Sie mit dem Daumen ca. 10 Sekunden in das betroffene Gewebe! Verschwindet die Delle nicht sofort, nachdem Sie den Daumen entfernt haben, deutet das auf ein Lymphödem hin.
Ist das Stemmer-Zeichen negativ, bedeutet dies nicht unbedingt, dass ein Lymphödem ausgeschlossen werden kann. Sollten Sie weitere Symptome haben, lassen Sie diese bitte unbedingt durch eine Fachärztin oder einen -arzt abklären.
Abgrenzung von Lymphödem und Lipödem
Beim Lipödem handelt es sich um eine schmerzhafte Fettverteilungsstörung, bei der ebenfalls Umfangszuwächse auftreten. Manchmal werden sie verwechselt, doch Lip- und Lymphödem sind in vieler Hinsicht verschieden. Um Ihnen die Unterschiede der beiden Krankheitsbilder aufzuzeigen, haben wir die wichtigsten Unterscheidungskriterien gegenübergestellt. So können Sie eine mögliche Diagnose einfacher nachvollziehen.
| LYMPHÖDEM | LIPÖDEM | |
| Auftreten des Ödems | asymmetrisch & symmetrisch | nur symmetrisch |
| Schmerzen (Druck, Berührung, etc.) | nein | ja |
| Wundrose (Erysipel) | häufig | nein |
Vorhandene Schwellung an Fuß- und / oder Handrücken | ja | nein |
Wichtig: Dieser Selbstcheck ersetzt nicht den Besuch bei einer Fachärztin oder einem Facharzt. Um eine korrekte Diagnose stellen zu können, ist ein solcher unbedingt notwendig.
Welche Lymphödem Stadien gibt es?
Lymphödeme lassen sich, je nach Ausprägung, in vier Stadien unterteilen. Das Stadium bestimmt auch die Therapieform des Lymphödems, die sich direkt an die Diagnosestellung anschließen sollte, um einer Ausweitung oder Verschlimmerung entgegenzuwirken.
Stadium 0 – Latenzstadium
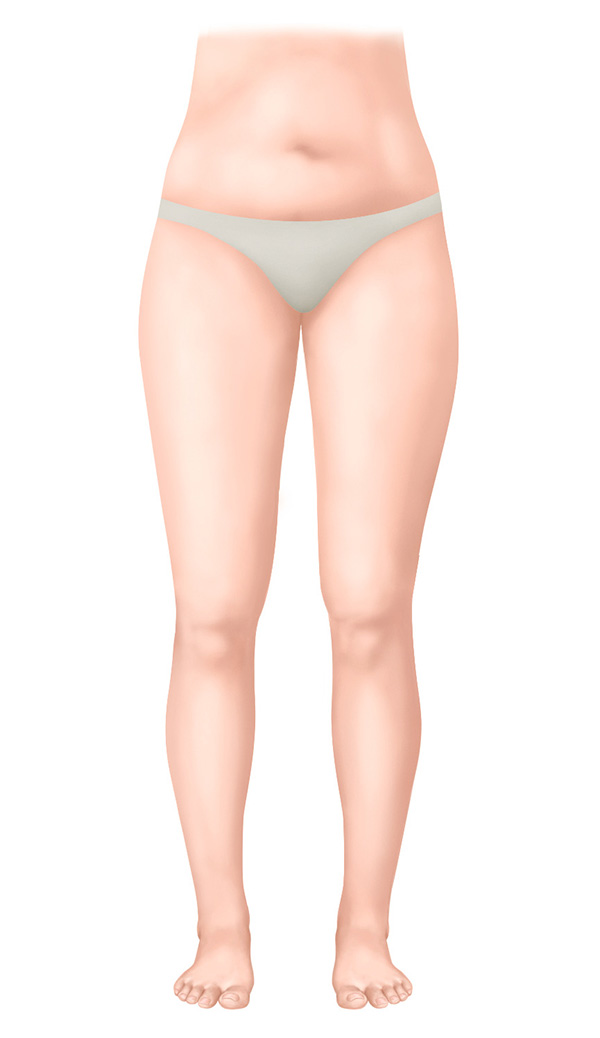
Stadium 0 – Latenzstadium
- Diagnostizierte Schädigung des Lymphsystems
- (Noch) kein Ödem sichtbar
Stadium I – Spontan reversibles Stadium
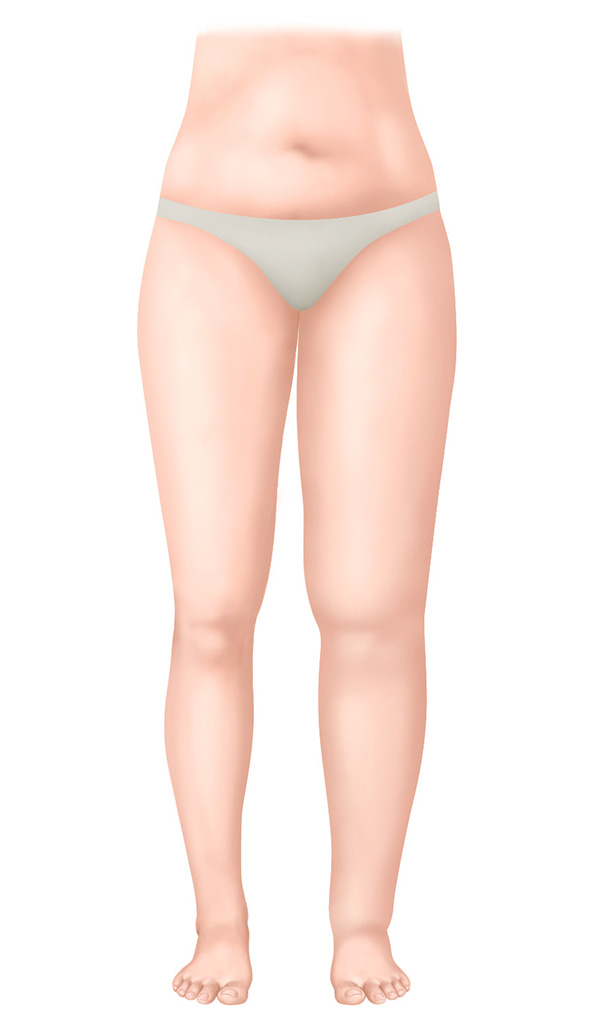
Stadium I – Spontan reversibles Stadium
- Weiche Schwellung
- Ödem bildet sich durch Hochlagern zurück
- Fingerdruck hinterlässt eine sichtbare Delle
Stadium II – Nicht spontan reversibles Stadium
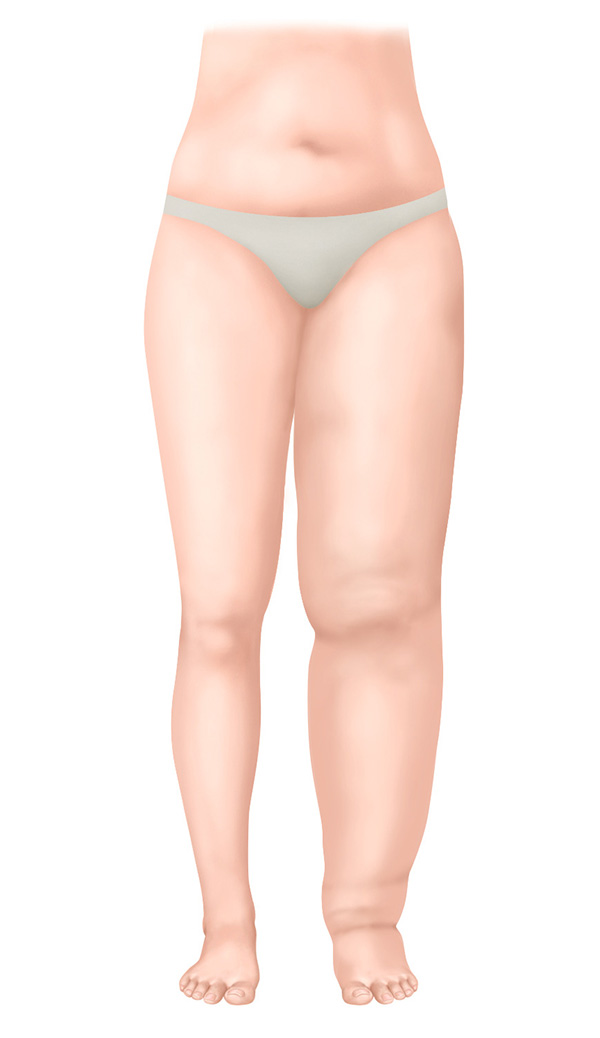
Stadium II – Nicht spontan reversibles Stadium
- Verhärtetes Bindegewebe
- Ödem bildet sich durch Hochlagern nicht mehr zurück
- Ein Eindrücken mit dem Finger ist kaum mehr möglich
Stadium III – Irreversibles Stadium
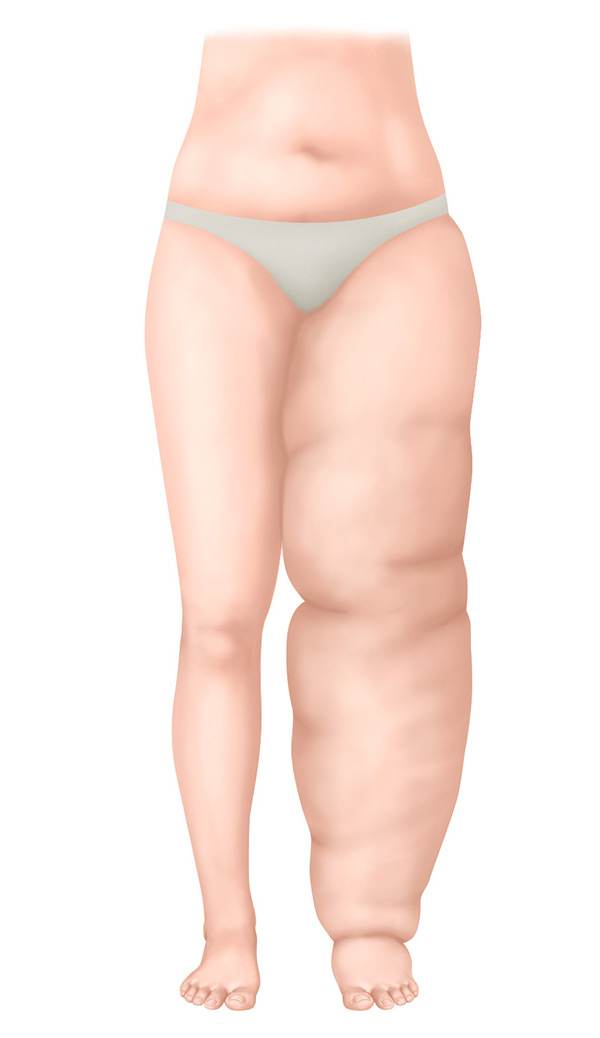
Stadium III – Irreversibles Stadium
- Volumen des betroffenen Körperteils ist extrem vermehrt
- Verhärtete Haut mit Hautveränderungen
- Starke Einschränkung der Beweglichkeit
Stadium 0 – Latenzstadium

- Diagnostizierte Schädigung des Lymphsystems
- (Noch) kein Ödem sichtbar
Stadium I – Spontan reversibles Stadium

- Weiche Schwellung
- Ödem bildet sich durch Hochlagern zurück
- Fingerdruck hinterlässt eine sichtbare Delle
Stadium II – Nicht spontan reversibles Stadium

- Verhärtetes Bindegewebe
- Ödem bildet sich durch Hochlagern nicht mehr zurück
- Ein Eindrücken mit dem Finger ist kaum mehr möglich
Stadium III – Irreversibles Stadium

- Volumen des betroffenen Körperteils ist extrem vermehrt
- Verhärtete Haut mit Hautveränderungen
- Starke Einschränkung der Beweglichkeit
Das Behandlungskonzept bei Lymphödemen
Die einzige Behandlungsmöglichkeit, die bei einem Lymphödem nachweislich zu einer Verbesserung beiträgt bzw. einer Verschlimmerung entgegenwirkt, ist die Komplexe Physikalische Entstauungstherapie (KPE). In der ersten Phase der KPE wird das Gewebe so weit wie möglich entstaut. Dafür sorgen eine im Idealfall tägliche Manuelle Lymphdrainage (MLD) und eine auf das Stadium des Lymphödems abgestimmte Kompressionsbehandlung mit Medizinischen adaptiven Kompressionssystemen (MAK) oder Kompressionsverbänden. In der zweiten Phase geht es um die Erhaltung des entstauten Zustands durch MLD und eine individuell angefertigte flachgestrickte Kompressionsbekleidung (Juzo Expert oder Juzo Expert Strong). Hautpflege, Entstauungsübungen und ein nötiges Maß an Eigeninitiative der Patienteninnen und Patienten sind für die gesamte Therapie wichtig. Nur durch eine konsequente und andauernde Therapie kann das Ausmaß eines Lymphödems reduziert und dieser Erfolg auch dauerhaft erhalten werden.
Operative Methoden
- Teilweise oder vollständige Entfernung des vermehrten Gewebes, sodass weniger Lymphe produziert wird (Resektionsmethoden)
- Herausleitung der Lymphflüssigkeit aus dem Lymphgefäßsystem auf extraanatomischem Weg, z. B. über die Verbindung von Lymphgefäß und Vene (ableitende Verfahren)
- Verbindung der blockierten oder unterbrochenen Teile des Lymphgefäßsystems, z. B. durch Transplantation von Lymphbahnen und -knoten (rekonstruktive Verfahren)
Für alle diese Maßnahmen und Verfahren müssen ganz spezielle Voraussetzungen und Gegebenheiten vorliegen sowie Nutzen und Risiken abgewogen werden.
Welche Komplikationen können auftreten?
Wird ein Lymphödem gar nicht, unzureichend oder falsch therapiert, können sich im Laufe der Jahre Hautveränderungen, Gewebeverhärtungen und weitere Komplikationen entwickeln, die zusätzlich zu Problemen führen.
Die Haut wird an den vom Lymphödem betroffenen Körperstellen trocken und beginnt sich zu schuppen. Da Eiweiß durch das geschädigte Lymphsystem nicht ausreichend abtransportiert werden kann, lagert sich dieses im Gewebe ein. Dies kann zu Entzündungen führen. Neues Bindegewebe wird gebildet, das Ödem wird infolgedessen noch größer und verhärtet sich (Fibrosen).
Da das Immunsystem bei Lymphödempatientinnen und -patienten im betroffenen Bereich gestört ist, ist der Organismus anfälliger für Hautinfektionen wie Wundrose (Erysipel) oder Hautpilz (Mykose). Diese müssen schnellstmöglich medikamentös behandelt werden.
